Llamanos al
4956-8200
Llamanos al
4956-8200
Llamanos al
4956-8200
Llamanos a 4956-8200
Información para la Salud
HIPERHIDROSIS
Es una afección por la cual una persona suda demasiado y de manera impredecible. Las personas con hiperhidrosis pueden sudar incluso cuando la temperatura es fresca o cuando están en reposo.
Causas
La sudoración ayuda al cuerpo a permanecer fresco. En la mayoría de los casos, es perfectamente natural. Las personas sudan más en temperaturas cálidas, al ejercitarse, o en respuesta a situaciones que las hacen sentir nerviosas, enojadas, avergonzadas o con miedo.
La sudoración excesiva se presenta sin estos desencadenantes. Las personas con hiperhidrosis parecen tener glándulas sudoríparas hiperactivas. La sudoración incontrolable puede llevar a una molestia significativa, tanto física como emocional.
Cuando la sudoración excesiva afecta las manos, pies y axilas, se llama hiperhidrosis primaria o focal. En la mayor parte de los casos, no se puede encontrar la causa. Parece ser hereditario.
Tratamiento
Un amplio rango de tratamientos comunes para la hiperhidrosis incluyen:
Antitranspirantes. La sudoración excesiva se puede controlar con antitranspirantes fuertes, los cuales tapan los conductos sudoríparos.
Medicamentos. Ciertos medicamentos pueden prevenir la estimulación de las glándulas sudoríparas.
Iontoforesis. Este procedimiento utiliza electricidad para desactivar temporalmente las glándulas sudoríparas.
Bótox. La toxina botulínica tipo A (Bótox) se usa para el tratamiento de la sudoración intensa en las axilas, los pies y las manos.
Cirugía de axila. Se trata de una cirugía para extirpar las glándulas sudoríparas en las axilas.
Con tratamiento, la hiperhidrosis se puede manejar.

ASMA
El asma es una enfermedad crónica que se caracteriza por ataques recurrentes de disnea y sibilancias, que varían en severidad y frecuencia de una persona a otra.
Los síntomas pueden sobrevenir varias veces al día o a la semana, y en algunas personas se agravan durante la actividad física o por la noche.
Durante un ataque de asma, el revestimiento de los bronquios se inflama, lo que provoca un estrechamiento de las vías respiratorias y una disminución del flujo de aire que entra y sale de los pulmones. Los síntomas recurrentes causan con frecuencia insomnio, fatiga diurna, una disminución de la actividad y absentismo escolar y laboral.

MAMOGRAFÍAS
Es una radiografía de las mamas que se utiliza para encontrar cáncer y tumores mamarios.
Se coloca una mama a la vez sobre una superficie plana que contiene la placa de rayos X. Luego, un dispositivo denominado compresor presiona firmemente contra la mama para ayudar a aplanar el tejido mamario.
Las radiografías o placas de rayos X se toman desde varios ángulos.
Generalmente se recomienda para:
Las mujeres comenzando a los 40 años y repetirla cada 1 o 2 años (esto no lo recomiendan todas las organizaciones de expertos).
Todas las mujeres comenzando a la edad de 50 años y repetirla cada 1 o 2 años.
Las mujeres con una madre o una hermana que tuvo cáncer de mama a una edad más joven deben contemplar la posibilidad de hacerse mamografías anuales. Estas deben comenzar más temprano que la edad en la que se le diagnosticó el cáncer al miembro más joven de la familia.
La mamografía también se emplea para:
Hacerle seguimiento a una mujer que haya tenido una mamografía anormal.
Evaluar a una mujer que presente síntomas de una enfermedad mamaria. Estos síntomas pueden ser un tumor, secreción del pezón, dolor de mama, hoyuelos en la piel de la mama, cambios en el pezón u otros signos.
Es importante realizarse una mamografia si estas dentro de los parametros mencionados. Consulta con tu medico al respecto.

¿Qué es el vértigo posicional paroxístico benigno?
El vértigo posicional paroxístico benigno (BPPV, por sus siglas en inglés) es un problema en los nervios y la estructura del oído interno que hace que la persona se sienta mareada en forma repentina.
¿Cuáles son los síntomas?
Usted podría sentir que la habitación está girando en círculos o que su entorno está en movimiento. Esta sensación se llama "vértigo". El BPPV está asociado con la sensación de vértigo al moverse de determinada manera (como girar la cabeza, ponerse de pie, darse vuelta en la cama o recostarse). También podría sentir náuseas (sentirse mal del estómago) al mismo tiempo. Las náuseas y los mareos desaparecen en algunos segundos. El BPPV es molesto, pero rara vez es grave.
¿Cómo se diagnostica?
Su médico podría sospechar que usted tiene BPPV si se siente mareado al mover la cabeza o el cuerpo de determinadas maneras. Él o ella llevará a cabo un examen físico y le preguntará acerca de sus síntomas.
Tratamientos
Su médico puede mostrarle algunos movimientos de cabeza sencillos para ayudarlo a sacar las partículas de los canales auditivos internos e introducirlos en áreas en las que no provoquen episodios de vértigo. Hacer estos movimientos puede detener los síntomas y podría evitar que los mareos regresen. También es posible que su médico le dé medicamentos para tratar las náuseas y los mareos.
Ref: es.familydoctor.org/
Vértigo posicional paroxístico benigno

ESGUINCE DE TOBILLO
El esguince es un daño estructural parcial de un ligamento que no llega a romperse. Las causas de ese daño suelen ser varias, pero la más frecuente es sobrepasar el límite de movimiento articular, lo que hace tensar en exceso ese ligamento, desgarrándolo o distendiéndolo más de lo normal.
Según la gravedad de la lesión del ligamento hay varios tipos de esguinces, que conllevarán una disminución funcional mayor o menos de la articulación afectada:
Esguince de Grado I:
se producen por el sobreestiramiento del ligamento, lo que provoca una ligera hinchazón. No hay laxitud articular asociada. El ligamento sólo sufre una distención y si se llegara a producir desgarro no afecta a más del 5% del ligamento. El tiempo de recuperación es corto, dependiendo de la actividad de la persona afectada, pero suele oscilar entre 10-20 días.
Esguince de Grado II:
en este grado el ligamento ya sufre desgarro o ruptura parcial. La hinchazón en la zona es instantánea y dolorosa al tacto, y pueden afectarse también estructuras anejas como la cápsula articular, lo que desemboca en derrame y amoratado de la zona. La inestabilidad articular es leve, pero se ve afectada. El tiempo de recuperación es lógicamente mayor y suele oscilar de 20 a 40 días, ya que la cantidad de tejido afectado es mayor.
Esguince de grado III:
aqui se encuandran las lesiones más graves de los ligamentos, las roturas. Si en este grado se considera diagnóstico de esguince va a ser por el no tratamiento quirúrgico. El dolor es muy intenso y la laxitud articular manifiesta. Debido al tiempo de cicatrización del ligamento el tiempo para recuperarse de este tipo de esguinces es de unas 8 semanas (50-60 días).
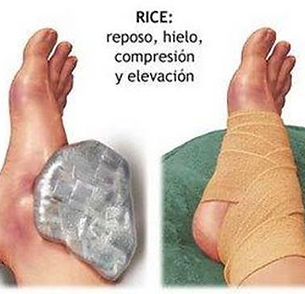
De forma general en esguinces grado 1 y 2, el tratamiento se basa inicialmente en reposo, frío, inmovilización, elevación y posteriormente fisioterapia:
Reposo con la extremidad elevada para facilitar el drenaje del edema y que el pie no se hinche.
Aplicación de frío local: disminuye la inflamación, el dolor y el tiempo de recuperación. Aplicar 10 minutos cada 2-4 h los primeras 72 horas.
La inmovilizacion más adecuada depende del grado del esguince, desde una tobillera hasta un yeso o férula. Para la mayoría de los leves son suficientes los vendajes tipo tensoplast.
Toma de antiinflamatorios según pauta medica.
PARKINSON
La enfermedad de Parkinson consiste en un desorden crónico y degenerativo de una de las partes del cerebro que controla el sistema motor y se manifiesta con una pérdida progresiva de la capacidad de coordinar los movimientos. Se produce cuando las células nerviosas de la sustancia negra del mesencéfalo, área cerebral que controla el movimiento, mueren o sufren algún deterioro.
Presenta varias características particulares: temblor de reposo, lentitud en la iniciación de movimientos y rigidez muscular. La enfermedad de Parkinson afecta aproximadamente al 1 por ciento de la población mayor de 65 años y al 0,4 por ciento de la población mayor de 40 años.
De momento se desconoce el origen de la enfermedad, exceptuando los casos inducidos por traumatismos, drogodependencias y medicamentos, y algunas formas hereditarias en ciertos grupos familiares.
Esta es una patología crónica que, de momento, no tiene curación. El objetivo del tratamiento es reducir la velocidad de progresión de la enfermedad, controlar los síntomas y los efectos secundarios derivados de los fármacos que se usan para combatirla.

GOTA
La gota es una enfermedad producida por la acumulación de cristales microscópicos de ácido úrico en las articulaciones que provocan artritis.
Causas
Los motivos por los cuales se desarrolla esta enfermedad pueden ser:
Aumentos de ácido úrico en la sangre.
Obesidad.
Hipertensión arterial.
Ingesta desmesurada de alimentos precursores del ácido úrico: mariscos, por ejemplo.
Abuso del alcohol.
En menor medida, cansancio y estrés emocional.
Entre los signos de la gota aguda se encuentran:
Inicialmente, solo una o algunas articulaciones se ven afectadas. Éstas suelen ser, con mayor frecuencia, las del dedo gordo del pie, la rodilla o el tobillo.
Este ataque de gota puede desaparecer en el plazo de unos días pero puede volver de vez en cuando.
En términos generales, el dolor suele producirse por la noche y se caracteriza por ser opresivo e incluso insoportable.
La articulación afectada se presenta caliente y enrojecida (inflamada) y, por lo general, suele estar sensible e hinchada.
Puede producirse fiebre.
Tratamientos
Lo más urgente es el alivio del dolor, para lo que la Medicina dispone de antiinflamatorios no esteroideos, como el ibuprofeno, la indometacina o, más frecuentemente, la colchicina. Puede ser conveniente asimismo inmovilizar la articulación.
Los corticosterioides también pueden ser eficaces en el alivio del dolor y éste, generalmente, desaparece al cabo de 12 horas de comenzar el tratamiento. En la mayoría de los casos el dolor desaparece al cabo de las 48 horas.

LORDOSIS O CURVATURA LUMBAR
Nuestra espalda, como todos sabemos, está compuesta por una serie de segmentos llamados vértebras, estos segmentos se unen entre sí para formar un conjunto único llamado columna vertebral, pero esta importante y famosa estructura ósea no es rectilínea, está formada por una serie de curvas (lordosis y cifosis) que desempeñan una función fundamental para poder soportar de manera eficiente el peso corporal diario. Con la edad, estrés falta de ejercicio, sedentarismo... estas curvas tienden a perderse o incluso a invertirse generando rectificación lumbar o pérdida de curvatura lumbar, hiperlordosis lumbar baja (en este caso se trata de una compensación en el último segmento vertebral) .
Fundamentalmente los elementos implicados en la aparición de ésta alteración lumbar tienen que ver con los estilos de vida, entre ellos podemos mencionar 3:
El sedentarismo, cada vez mayor, debido a que la mayoría de las personas trabajan sentados en una silla delante del ordenador.
La adopción de malas posturas como consecuencia de la insuficiencia muscular de la zona lumbar o alteraciones energéticas.
La mala alimentación.
Para combatir éste problema lo fundamental es aumentar nuestro nivel de actividad física: el dinamizarnos y aumentar nuestras actividades nos permitirá mantener músculos flexibles y fuertes. Los músculos flexibles y fuertes nos permiten mantener una mejor postura.

ROSÁCEA
Título del sitio
¿Qué es?
La rosácea es una enfermedad crónica de la piel que afecta sobre todo al rostro y se caracteriza inicialmente por enrojecimiento episódico y luego por enrojecimiento persistente y lesiones inflamatorias.
Si bien la causa no es clara, algunos médicos piensan que la rosácea ocurre cuando los vasos sanguíneos se expanden con demasiada facilidad, causando el sonrojo. Las personas que se ruborizan a menudo pueden estar más propensas a tener rosácea.
También se cree que la predisposición a tener esta enfermedad es hereditaria. Diversos factores pueden desencadenar la enfermedad, entre los que se destacan:
-Temperaturas muy cálidas o muy frías.
-Consumo de bebidas alcohólicas.
-Comidas y bebidas calientes o picantes.
-Luz solar.
-Actividad física.
-Calor (Incluyendo baños con agua caliente).
Como primera medida de tratamiento, se recomienda una adecuada protección solar y evitar los factores desencadenantes.
Consejos y recomendaciones
Diversas medidas pueden ayudar a aliviar o prevenir los síntomas de la rosácea. Entre ellas se destacan:
-Evitar la exposición al sol en exceso y utilizar protector solar de factor 30 o superior.
-Consumir con moderación chocolates, nueces, almendras y quesos maduros. Una dieta equilibrada mejorará el bienestar general.
-Evitar situaciones de altos niveles de estrés. Se recomienda usar técnicas de relajación y respiración profunda.
-No utilizar cremas con corticoides. Se puede notar una mejora inicial pero al suspender su uso se agravará la enfermedad.
-Consumir 2 litros de agua por día. Hidratar la piel es una de las mejores estrategias para prevenir la rosácea.
-Al momento de limpiar la piel, se debe usar agua templada ya que la caliente o fría puede empeorar la ruborización.
Consulte nuestros profesionales y despeje dudas.
Contacto
Tel: 4956-2800 opcion 2
Email: turnos.imac@institutoimac.com.ar
Wsap: 116-253-0129
Face: in box

GOLPE DE CALOR
El golpe de calor puede presentarse en el momento o después de varios días de alta temperatura.
En estas situaciones el cuerpo tiene dificultades para regular su temperatura por los mecanismos habituales como la sudoración por lo que se produce un aumento de la temperatura corporal.
Sintomas
Es importante estar alerta ante los siguientes síntomas:
- sed intensa y sequedad en la boca
- temperatura mayor a 39º C (medida en la axila)
- sudoración excesiva
- sensación de calor sofocante
- piel seca
- agotamiento, cansancio o debilidad
- mareos o desmayo
- vértigo
- calambres musculares
- agitación
- dolores de estómago, falta de apetito, náuseas o vómitos
- dolores de cabeza (sensación de latido u opresión)
- estado de confusión, desorientación, delirio o incluso coma o convulsiones
En los bebés además se puede evidenciar:
- la piel muy irritada por el sudor en el cuello, pecho, axilas, pliegues del codo y la zona del pañal.
- Irritabilidad (llanto inconsolable en los más pequeños).
Para evitar un golpe de calor en zonas y/o épocas de lastas temperaturas, es importante:
- Evitar bebidas con cafeína o con azúcar en exceso
- Evitar bebidas muy frías o muy calientes
- Evitar comidas pesadas

MUERTE SÚBITA
¿Qué es?
La muerte súbita es la aparición repentina e inesperada de una parada cardiaca en una persona que aparentemente se encuentra sana y en buen estado.
Su principal causa es una arritmia cardiaca llamada fibrilación ventricular, que hace que el corazón pierda su capacidad de contraerse de forma organizada, por lo que deja de latir. La víctima de muerte súbita pierde en primer lugar el pulso, y en pocos segundos, pierde también el conocimiento y la capacidad de respirar. Si no recibe atención inmediata, la consecuencia es el fallecimiento al cabo de unos minutos.
Las medidas de reanimación cardiopulmonar pueden conseguir en muchos casos que la arritmia desaparezca y el paciente se recupere. Si por fortuna sucede esto, estaremos ante una 'muerte súbita reanimada.
Existe una medida de tratamiento eficaz: la desfibrilación.
Consiste en administrar al corazón una descarga eléctrica controlada con un dispositivo que se conoce como desfibrilador. Básicamente, lo que hace este dispositivo es descargar la actividad eléctrica de todas las células del corazón a la vez. Lo habitual es que al reiniciar 'desde cero' la actividad del corazón, este recupere su ritmo habitual normal.
Es muy importante saber que el pronóstico de los pacientes que sufren una muerte súbita depende fundamentalmente del tiempo que transcurre entre que el corazón se detiene y se aplica una desfibrilación. Se calcula que por cada minuto de demora existe un 10 por ciento menos de posibilidades de que el paciente se recupere. Si no tenemos a mano un desfibrilador, es importante iniciar rápidamente la reanimación cardiopulmonar, ya que así conseguiremos prolongar el tiempo en el que una desfibrilación pueda ser eficaz.

CIATICA
¿Qué es?
La ciática es un síntoma de algún problema del nervio ciático, el nervio más largo del cuerpo. Este nervio controla los músculos de la parte posterior de la rodilla y de la parte inferior de la pierna y brinda las sensaciones en la parte posterior del muslo, parte de la pierna y la planta del pie.
Cuando se tiene ciática, se siente dolor, debilidad, entumecimiento u hormigueo.
Puede empezar en la parte baja de la espalda y extenderse hacia las piernas, las pantorrillas, los pies e inclusive los dedos de los pies.
Suele afectar un sólo lado del cuerpo.
La ciática puede deberse a:
Ruptura de discos intervertebrales.
Estrechamiento del canal medular que ejerce presión sobre el nervio, llamado estenosis medular.
Lesión como una fractura pélvica.
En muchos casos, no se encuentra una causa.
Algunas veces, la ciática desaparece espontáneamente.
Cuando es necesario, el tratamiento dependerá de la causa del problema. Puede incluir ejercicios, medicinas y cirugía.

COLONOSCOPIA
¿Qué es?
Es un examen en el que se visualiza el interior del colon (intestino grueso) y el recto, mediante un instrumento llamado colonoscopio.
El colonoscopio tiene una pequeña cámara fijada a una sonda flexible que puede alcanzar toda la longitud del colon.
La colonoscopia se puede hacer por las siguientes razones:
Dolor abdominal, cambios en las deposiciones o pérdida de peso.
Cambios anormales (pólipos) hallados en una sigmoidoscopia o en exámenes radiográficos (tomografía computarizada o enema opaco).
Anemia debido al bajo nivel de hierro (por lo regular cuando no se ha encontrado ninguna otra causa).
Sangre en las heces o heces negras o alquitranosas.
Seguimiento de un diagnóstico previo, como pólipos o cáncer de colon.
Enfermedad intestinal inflamatoria (colitis ulcerativa y enfermedad de Crohn).
Exámenes de detección para cáncer colorrectal.
Las medicinas le causarán sueño, así que posiblemente no sienta ninguna molestia y tal vez no tenga ningún recuerdo del examen.
Usted puede sentir presión a medida que el colonoscopio va entrando. Igualmente, puede sentir cólicos breves y dolor debido al gas a medida que se introduce aire o que avanza el colonoscopio. El paso de los gases es necesario y es de esperar que suceda.
Después del examen, puede tener cólicos abdominales leves y expulsar muchos gases. También puede sentirse con distensión y mal del estómago, lo cual pronto desaparece.
Usted debe ser capaz de volver a su casa 1 hora después del examen.

ADENOPATÍAS
¿Qué es?
La adenopatía es una inflamación de los ganglios linfáticos de cualquier parte del cuerpo. Los ganglios linfáticos son parte del sistema inmunológico
La adenopatía es un trastorno bastante común, puede darse por infecciones leve aunque también puede darse en procesos graves como el cáncer. Los tumores puede producir adenopatías amplias indoloras, a través de una biopsia se puede analizar si el ganglio se debe a un tumor.
SÍNTOMAS MÁS COMUNES DE UNA ADENOPATÍA
Ganglio linfático agrandado.
Fatiga o malestar general.
Fiebre o sudores nocturnos.
Pesadez de las extremidades.
Dolor en los ganglios linfáticos.
Goteo nasal, dolor de garganta.
Hinchazón en los tejidos cercanos.

Hernia Discal
¿Qué es?
La hernia discal se produce cuando un disco intervertebral se degenera y deteriora, lo que hace que el núcleo interno pueda filtrarse hacia una parte debilitada situada en la zona externa del disco.
Las vértebras de la columna se encuentran separadas por discos que amortiguan los movimientos y dejan espacio entre las vértebras. Del mismo modo, permiten el movimiento de las mismas por lo que posibilitan el agacharse o estirarse.
Normalmente, las hernias de disco se localizan en la región lumbar, siendo la segunda zona más afectada los discos cervicales (cuello).
Normalmente, el paciente alega dolor cortante y agudo y, en algunos casos, puede existir un historial anterior de episodios de dolor localizado, presente en la espalda y que puede irradiarse hacia abajo por la pierna.
Es importante también evitar levantar objetos pesados en exceso y hacerlo de forma correcta, con la espalda recta y flexionando las piernas.
Consulte nuestro equipo de profesionales y despeje dudas.
Contacto
Tel: 4956-8200 opcion 2
turnos.imac@institutoimac.com.ar
Facebook: in box
¿Qué es el vitiligo?
El vitíligo o leucodemia es un problema degenerativo de la piel que surge cuando los melanocitos (células que se encargan de darle pigmento a la piel) van muriendo. Esto ocasiona una falta de producción de melanina (que da el tono a la dermis) y, por ende, manchas o áreas sin pigmentación.
La piel va teniendo zonas de un color más claro. Dependiendo del tono natural de la persona se puede notar más o menos el vitíligo. De esta manera, los que tienen piel oscura, tendrán manchas rosadas y en los que tienen piel clara, las marcas serán blancas.
Las manchas suelen ser de forma circular y de diferente tamaño, contrastando con el color de la piel. Los bordes son definidos y, si se juntan con otros parches de despigmentación, toman formas indefinidas.
Los lugares donde aparece con mayor asiduidad el vitíligo son: las manos, los pies, las rodillas, los codos, el rostro. En casos más raros puede darse en los genitales, la espalda, el torso, las piernas y los brazos. Afecta por igual a hombres y mujeres y si en la zona hay vellos, estos se vuelven blancos.

Reanimación cardiopulmonar (RCP)
Paro cardiorrespiratorio
¿Qué es?
Durante un paro cardiorrespiratorio el corazón deja de latir y la respiración cesa unos segundos después. La sangre deja de circular y por lo tanto deja de haber suministro de oxígeno al cerebro, corazón y pulmones.
¿Cuáles son las causas?
Las principales causas del paro cardiorrespiratorio son:
Ataque cardíaco.
Hipotermia profunda.
Shock.
Traumatismo en la cabeza.
Electrocución.
Hemorragias severas.
Deshidratación.
¿Cómo está la persona?
Cuando alguien sufre un paro cardiorrespiratorio presenta los siguientes síntomas:
No respira.
Piel pálida o morada, especialmente en labios y uñas.
Pérdida de conocimiento
Pupila dilatada parcialmente. A los 2 o 3 minutos la dilatación es total y no hay reacción a la luz.
¿Qué hacer?
Si una persona sufre un paro cardiorrespiratorio, además de llamar inmediatamente al servicio de emergencias, las maniobras de reanimación cardiopulmonar (RCP) pueden salvarle la vida y evitar posibles lesiones.
RCP en bebes y niños pequeños:
1. Coloque 2 dedos en el pecho del bebé entre las tetillas, en el centro del esternón (no en el extremo) y aplique presión hacia abajo, comprimiendo unos 5 cm de profundidad.
2. Aplique 30 compresiones, de manera RÁPIDA (a un ritmo de 2 por segundo) y fuerte, sin pausa.
3. Cubra firmemente con su boca la boca y nariz del bebé.
4. Dé 2 ventilaciones por la boca de 1 segundo, haciendo que el pecho del bebé se eleve.
5. Dé 2 ventilaciones más. Compruebe que el pecho se eleve.
6. Continúe realizando RCP (30 compresiones cardíacas, seguidas de 2 ventilaciones) por 5 ciclos (2 minutos de RCP).
7. Si el bebé o niño aún no presentan respiración normal, tos o algún movimiento, llame al número local de emergencias, y repita las respiraciones y las compresiones hasta que el bebé se recupere o llegue la ayuda.
8. Si comienza a respirar de nuevo por sí mismo, siga verificando periódicamente la respiración hasta que llegue la ayuda.
RCP en niños mayores, adolescentes y adultos:
1. Coloque a la víctima sobre el suelo. Abra la vía aérea: extienda la cabeza de la persona hacia atrás y ábrale la boca. Retire los cuerpos extraños que pudieran obstruir la respiración.
2. Localice el centro del esternón entre los senos, en el medio del pecho. Coloque el talón de una mano, luego la otra mano encima y entrelace los dedos (cuidando de no apoyarse sobre las costillas).
3. Adopte una postura erguida para que los hombros permanezcan perpendicularmente encima del esternón del accidentado y con las manos aplique presión suave, cargando el peso del cuerpo sobre los brazos rectos de manera que el esternón baje unos 5 cm. Es importante no doblar los codos para ejercer la presión suficiente y reducir el cansancio.
4. Realice 30 compresiones, a un ritmo de 2 por segundo.
5. Tape la nariz de la persona con sus dedos y sople suavemente sobre su boca 2 veces (ventilaciones) de 1 segundo cada una.
6. Repita la secuencia: 30 compresiones y 2 ventilaciones (5 ciclos o 2 minutos) hasta que la víctima recupere la consciencia o llegue el servicio de emergencias.

Arritmias
¿Qué es?
Se conoce como arritmia cardiaca a cualquier alteración del ritmo cardiaco que se produce, ya sea por algún cambio de sus características (ritmos distintos del ritmo sinusal normal) o por variaciones inadecuadas de la frecuencia.
Aunque los valores normales de la frecuencia cardiaca se encuentran entre los 60 y los 100 latidos por minuto), puede ser normal hallar cifras por debajo o por encima de estos en función de las características del individuo o la situación en la que se encuentra.
Causas
Las causas de la aparición de las arritmias son principalmente tres, según la Fundación del Corazón:
El impulso eléctrico no se genera de manera adecuada.
El impulso eléctrico surge en un sitio erróneo.
Los caminos para la conducción eléctrica están alterados.
Síntomas
Las manifestaciones clínicas dependen del tipo de arritmia. Pueden ser variables, yendo desde arritmias con ningún síntoma hasta arrtimias que provocan repercusiones muy importantes. Los principales síntomas son:
Palpitaciones
En condiciones normales el latido del corazón no se percibe. La percepción de que el corazón late se conoce con el nombre de palpitaciones; las palpitaciones no siempre indican una situación patológica ni significan que haya taquicardia.
Síncope
Se conoce con el nombre de síncope a la pérdida relativamente brusca de la conciencia del paciente. Se caracteriza porque éste se recupera espontáneamente en un corto periodo de tiempo. Las causas de síncope pueden ser múltiples. Algunos síncopes pueden ser debidos a arritmias, tanto bradicardias como taquicardias.
Paro cardiaco
Es la situación que conlleva una pérdida de conciencia grave sin que el paciente se recupere de forma espontánea. Lo que diferencia este cuadro del síncope es que en esta situación deben de realizarse maniobras de reanimación cardiaca o de lo contrario el paciente puede fallecer en pocos minutos. Esta situación puede ser debida a diversas causas que no siempre son cardiacas, pero las arritmias graves suelen ser la causa más frecuente.
Prevención
Entre las medidas que puede tener en cuenta al paciente para evitar la formación de las arritmias destaca:
Reducir el consumo de azúcares y grasas para reducir la hipercolesterolemia y diabetes.
Realizar deporte de forma regular.
No fumar.
Consumir alcohol, té y café con moderación.
Controlar y reducir los niveles de estrés.

Gripe A - (H1N1)
La Gripe A tiene síntomas muy parecidos a los de la gripe común, pero con mayor gravedad. Los síntomas son:
Fiebre muy alta
Dolor de cabeza
Dolor de garganta
Dolor en las articulaciones (cuerpo cortado)
Escurrimiento nasal
Tos seca
Dificultad para respirar
Recomendaciones y prevención
Para prevenir el contagio de esta enfermedad y evitar que se siguiera propagando la Gripe A, las organizaciones de salud emitieron recomendaciones para evitar contagios, las cuales son:
Evitar lugares muy concurridos
Lavarse frecuentemente las manos o desinfectarlas con gel antiseptico
Evitar saludos con besos o con la mano
Evitar el contacto con personas con gripe o fiebre
Buena ventilación en los lugares ocupados por personas
Al toser o estornudar, cubrirse con la parte interna del codo, no con la mano
Abrigarse bien
Comer frutas y verduras ricas en vitamina C y estar bien hidratado
Más de 3 años después del brote de la Gripe A, la enfermedad se ha podido controlar, pues ya hay vacunas disponibles y ya se conoce el tratamiento necesario para evitar complicaciones más graves, sin embargo, es necesario tomar en cuenta las recomendaciones para prevenir tanto la Gripe A como los otros tipos de Gripe.
Existen muchas formas de mejorar la salud, y una de ellas (y quizás la más conocida) es la práctica de algún deporte o ejercicio semanal (si no es diario). Pero tan importante es hacer ejercicio como hacerlo de manera adecuada.
Para bajar de peso, para tonificar, para ganar masa muscular o fortalecer el corazón… son diversas las razones por las que practicar deporte. Sin embargo, hay que saber qué tipo de entrenamiento es el más apropiado para cada persona.
También es importante distinguir entre aquellas personas que practican deporte de manera habitual, y las que no, ya que “durante el ejercicio, el nivel de catecolaminas aumenta al igual que el nivel de exigencia del corazón, y se puede llegar al nivel máximo de exigencia cardiaca, por eso, es más frecuente tener episodios de muerte súbita o infarto. Pero una persona que no practica deporte habitualmente, puede tener el mismo riesgo con un nivel de ejercicio mucho menor”,
Cómo prevenir
Además de controlar los factores de riesgo, como son el tabaquismo, la diabetes, la hipertensión o la historia familiar, es fundamental hacerse un reconocimiento completo “un chequeo cardiológico y un electrocardiograma. Si se detecta una posible anomalía entonces se pueden solicitar pruebas específicas cardiológicas que pueden ayudar a prevenir situaciones de peligro para el deportista”

Cómo practicar deporte sin poner en peligro el corazón



